Fertilizarea in vitro este una dintre cele mai avansate proceduri ale medicinei reproductive moderne. Din punct de vedere medical, este riguros standardizată, atent monitorizată și susținută de dovezi științifice solide. Din punctul de vedere al pacientului însă, FIV nu este percepută ca un protocol, ci ca o experiență complexă de viață, care implică speranță, adaptare, așteptare și, uneori, dezamăgire.
În practica mea clinică, observ constant că pacienții nu își doresc doar să știe ce presupune fertilizarea in vitro din punct de vedere tehnic. Întrebarea reală este mult mai personală: ce mi se va întâmpla mie, pas cu pas, și cum voi trăi acest proces? Acest articol explică experiența completă a pacientului într-un ciclu FIV, așa cum este ea trăită în realitate, din perspectiva medicului care însoțește zilnic cupluri aflate în acest parcurs.
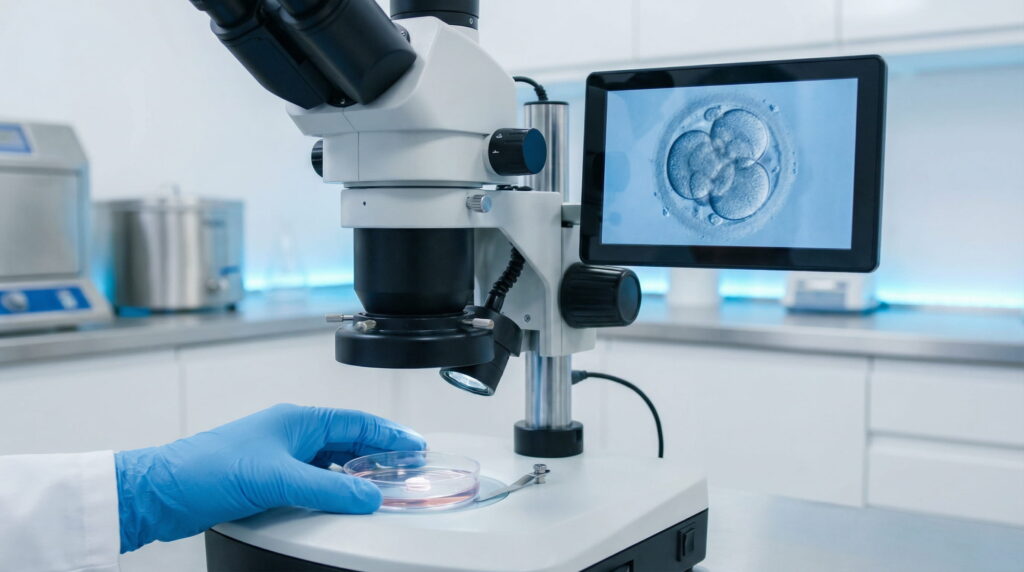
Ce este, în mod real, un ciclu de fertilizare in vitro
Diferența dintre definiția medicală și experiența pacientului
Din punct de vedere medical, un ciclu FIV este un proces desfășurat pe parcursul mai multor săptămâni, care include o succesiune clară de etape: pregătirea pacientei, stimularea ovariană, monitorizarea, puncția ovariană, fertilizarea în laborator, transferul embrionar și evaluarea rezultatului.
Pentru pacient, acest ciclu este resimțit diferit. Nu este doar o succesiune de etape, ci o perioadă în care viața personală, profesională și emoțională începe să se organizeze în jurul tratamentului. Fiecare control medical, fiecare rezultat intermediar și fiecare zi de așteptare capătă o încărcătură emoțională semnificativă.
Drumul până la FIV: când și de ce ajung cuplurile la acest tratament
FIV nu este, de regulă, prima opțiune terapeutică.
Vârstă și statut civil
În majoritatea cazurilor, fertilizarea in vitro nu este prima soluție abordată în cazul infertilității. Cuplurile ajung la FIV după o perioadă mai lungă în care au încercat alte variante terapeutice și au parcurs multiple investigații. Această perioadă poate dura luni sau chiar ani și este adesea marcată de acumularea frustrării și a oboselii emoționale.
Momentul deciziei – un prag important pentru pacient
Decizia de a începe un ciclu FIV reprezintă un punct de cotitură. Pentru pacient, aceasta vine la pachet cu o serie de întrebări legitime, precum:
- Care sunt șansele reale de reușită în cazul nostru?
- Ce presupune concret tratamentul, dincolo de denumire?
- Cât de mult ne va afecta viața de zi cu zi?
Rolul medicului în această etapă nu este doar de a recomanda procedura, ci de a explica realist ce poate și ce nu poate oferi FIV, fără promisiuni nerealiste.
Impactul psihologic al infertilității înainte de FIV
Pentru majoritatea pacienților, infertilitatea nu este percepută inițial ca o afecțiune medicală, ci ca o problemă temporară care „se va rezolva de la sine”. Pe măsură ce timpul trece și sarcina întârzie să apară, această percepție se schimbă treptat, iar impactul emoțional începe să se acumuleze.
Infertilitatea afectează profund stima de sine, relația de cuplu și felul în care pacientul se raportează la propriul corp. Mulți pacienți descriu această perioadă ca pe una dominată de incertitudine, comparații constante cu cei din jur și un sentiment greu de exprimat de pierdere a controlului. Apar frecvent întrebări precum „Ce nu funcționează la mine?” sau „Am făcut ceva greșit?”.
Anxietatea și sentimentul de eșec înainte de FIV
Pe măsură ce opțiunile terapeutice mai simple sunt epuizate, anxietatea crește. FIV ajunge să fie perceput nu doar ca o soluție, ci și ca o confirmare a gravității problemei. Pentru unii pacienți, această etapă este însoțită de un sentiment de eșec personal, deși infertilitatea este o afecțiune medicală, nu o responsabilitate individuală.
Este important ca această etapă să fie recunoscută și validată. Negarea impactului emoțional al infertilității poate amplifica stresul și poate influența negativ parcursul ulterior al tratamentului.
Diferențe emoționale între femei și bărbați
Deși infertilitatea afectează cuplul, modul în care este trăită diferă frecvent între parteneri. Femeile tind să resimtă mai intens presiunea timpului biologic și să interiorizeze mai profund diagnosticul, în timp ce bărbații pot adopta o atitudine aparent mai rațională, concentrată pe soluții.
Această diferență de procesare emoțională poate genera tensiuni în cuplu dacă nu este înțeleasă și discutată deschis. FIV nu este doar un tratament medical, ci și o experiență relațională care necesită comunicare și sprijin reciproc.
De ce decizia FIV nu este niciodată doar medicală
Decizia de a începe un ciclu FIV nu se bazează exclusiv pe criterii clinice. Ea este influențată de factori emoționali, sociali, financiari și personali. Pentru unii pacienți, acceptarea FIV presupune și renunțarea la o anumită imagine idealizată a concepției naturale, ceea ce poate necesita timp și procesare emoțională.
Evaluarea inițială: fundamentul unui ciclu FIV corect

De ce evaluarea inițială este esențială
Un ciclu FIV bine condus începe cu o evaluare medicală completă. Scopul acestei etape este de a înțelege cauza infertilității, de a identifica eventualii factori de risc și de a personaliza protocolul de tratament.
Ce presupune evaluarea medicală
Evaluarea inițială vizează ambii parteneri și include investigații care permit medicului să construiască o imagine completă a situației reproductive. Aceasta are rolul de a stabili strategia terapeutică potrivită fiecărui cuplu, nu de a aplica un protocol standardizat.
Impactul emoțional al investigațiilor
Pentru pacient, această etapă este adesea încărcată emoțional. Rezultatele pot aduce claritate, dar pot confirma și temeri mai vechi legate de vârstă, rezervă ovariană sau calitatea spermei. Modul în care aceste informații sunt explicate influențează semnificativ încrederea pacientului în tratament și în echipa medicală.
„Meritați să fiți ascultată, văzută, tratată cu respect și susținută pe tot parcursul vieții.”


Pregătirea pentru ciclul FIV
O etapă adesea subestimată
Între evaluarea inițială și începerea tratamentului propriu-zis există, de multe ori, o perioadă de pregătire. Aceasta nu este o etapă pasivă, ci una care poate include ajustări importante, precum optimizarea stilului de viață sau tratarea unor afecțiuni asociate.
Ce urmărește această etapă
Scopul pregătirii este de a crea cele mai bune condiții posibile pentru desfășurarea ciclului FIV, atât din punct de vedere medical, cât și emoțional. Pentru pacient, această perioadă este adesea un timp de reflecție și de adaptare la ideea tratamentului care urmează.oficială de înscriere (20 octombrie – 30 noiembrie 2025) și să începeți pregătirea dosarului din timp, astfel încât să aveți o marjă de siguranță.
Stimularea ovariană: începutul concret al experienței FIV
De ce este necesară stimularea ovariană
Într-un ciclu natural, ovarele produc un singur ovocit. În cadrul fertilizării in vitro, obiectivul este obținerea mai multor ovocite mature într-un singur ciclu, pentru a crește șansele de a obține embrioni viabili și de bună calitate.
Cum se desfășoară stimularea ovariană
Stimularea ovariană presupune administrarea zilnică de medicație hormonală injectabilă, pe o perioadă de aproximativ 8–12 zile. Dozele sunt stabilite individual și pot fi ajustate pe parcurs, în funcție de răspunsul pacientei.
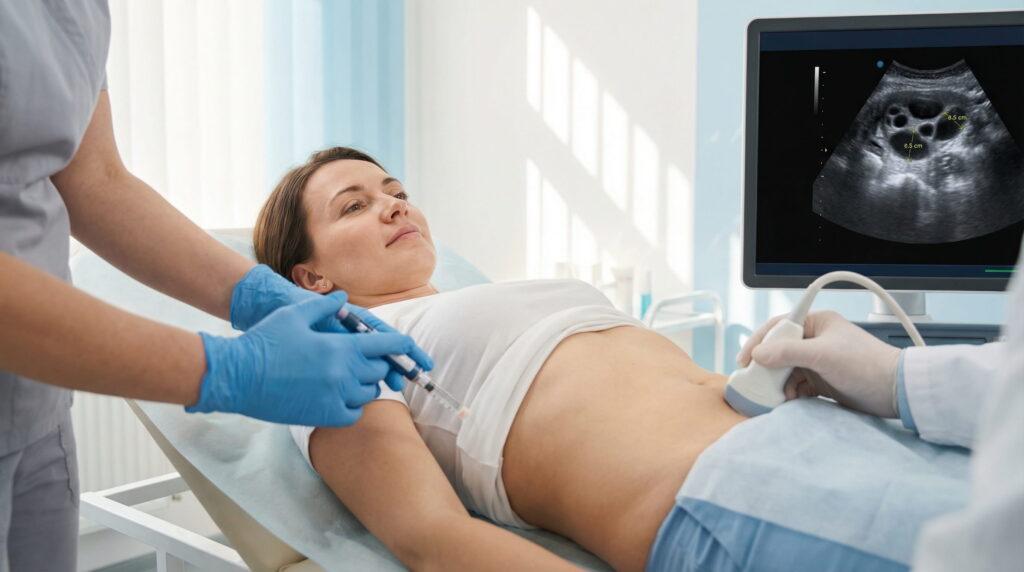
Ce se întâmplă în organismul pacientei
Sub influența tratamentului, ovarele sunt stimulate să dezvolte mai mulți foliculi simultan. Acest proces este atent monitorizat și este complet reversibil după finalizarea ciclului.
Cum este resimțită stimularea de către pacientă
Experiența stimulării ovariene diferă de la o pacientă la alta. Cele mai frecvente manifestări descrise sunt:
- senzația de balonare sau presiune abdominală,
- oboseala,
- sensibilitatea sânilor,
- modificări emoționale ușoare.
Aceste simptome sunt, în majoritatea cazurilor, tranzitorii și nu indică o problemă medicală.
Monitorizarea în timpul stimulării
Rolul monitorizării medicale
Monitorizarea prin ecografii și analize hormonale permite medicului să urmărească evoluția foliculilor și să stabilească momentul optim pentru etapa următoare a ciclului FIV.
Cum percepe pacientul această etapă
Pentru pacientă, monitorizarea poate fi resimțită ca solicitantă, atât logistic, cât și emoțional. Vizitele frecvente la clinică și așteptarea rezultatelor pot genera anxietate, mai ales în cazul primului ciclu FIV. Comunicarea clară și constantă are un rol esențial în reducerea acestui stres.
Ce se poate întâmpla în timpul stimulării ovariene
Stimularea ovariană este una dintre cele mai atent monitorizate etape ale ciclului FIV, tocmai pentru că răspunsul organismului poate varia semnificativ de la o pacientă la alta. Deși tratamentul este personalizat, există situații care pot apărea și care trebuie explicate clar pacientului pentru a evita interpretările eronate și anxietatea inutilă.
Răspuns ovarian slab: ce înseamnă pentru pacient
În unele cazuri, ovarele pot răspunde mai puțin intens decât se anticipa, dezvoltând un număr redus de foliculi. Pentru pacientă, această situație poate fi descurajantă, mai ales atunci când așteptările inițiale au fost ridicate.
Un răspuns ovarian slab nu înseamnă automat un ciclu eșuat. Calitatea ovocitelor este la fel de importantă ca numărul lor, iar uneori se pot obține rezultate bune chiar și cu un număr redus de ovocite. Medicul poate ajusta strategia în funcție de evoluție sau poate recomanda modificări pentru ciclurile viitoare.
Răspuns ovarian exagerat și riscul de hiperstimulare
La polul opus, unele paciente pot răspunde excesiv la tratament, dezvoltând un număr mare de foliculi. Deși acest lucru poate părea, la prima vedere, un avantaj, el necesită monitorizare atentă pentru a preveni sindromul de hiperstimulare ovariană.
În astfel de situații, medicul poate decide ajustarea dozelor sau modificarea planului de tratament pentru a proteja sănătatea pacientei. Comunicarea clară este esențială pentru ca pacienta să înțeleagă că aceste decizii sunt luate în interesul siguranței sale.
Situații în care ciclul poate fi amânat sau oprit
Există cazuri rare în care un ciclu FIV poate fi amânat sau chiar oprit înainte de puncție, din motive medicale. Deși această decizie este dificilă, ea nu reprezintă un eșec, ci o măsură de protecție și optimizare a șanselor pe termen lung.
Puncția ovariană: momentul în care tratamentul devine concret
Ce reprezintă puncția ovariană în cadrul unui ciclu FIV
Puncția ovariană este etapa prin care ovocitele mature sunt recoltate din ovare, sub ghidaj ecografic, pentru a putea fi fertilizate în laborator. Din punct de vedere medical, este o procedură bine standardizată, sigură și de scurtă durată. Din punctul de vedere al pacientei însă, puncția ovariană marchează primul moment în care rezultatul tratamentului începe să capete o formă concretă.
Pentru multe paciente, aceasta este etapa care concentrează cea mai mare încărcătură emoțională de până atunci. După zile sau săptămâni de tratament și monitorizare, apare întrebarea firească: „Câte ovocite s-au obținut?”
Cum se desfășoară puncția ovariană
Procedura se efectuează sub sedare, astfel încât pacienta nu simte durere. Din punct de vedere tehnic, medicul aspiră lichidul folicular care conține ovocitele, folosind un ac special ghidat ecografic. Intervenția durează, de regulă, între 15 și 20 de minute.
Pentru pacientă, experiența este adesea mai puțin dificilă decât anticipa. Teama inițială este frecvent legată de necunoscut, nu de procedura în sine. După trezire, majoritatea pacientelor resimt un disconfort ușor, comparabil cu o senzație de presiune sau crampe abdominale.
Recuperarea după puncția ovariană
Recuperarea este, în marea majoritate a cazurilor, rapidă. Pacientele sunt sfătuite să evite efortul fizic intens în următoarele 24–48 de ore și să acorde atenție semnalelor corpului. Disconfortul scade progresiv, iar activitățile obișnuite pot fi reluate într-un interval scurt.
Din punct de vedere emoțional, această etapă este marcată de așteptarea informațiilor din laborator. Numărul de ovocite recoltate este primul rezultat concret al ciclului FIV și are un impact semnificativ asupra stării psihologice a pacientei.
Fertilizarea ovocitelor și cultura embrionară: etapa invizibilă pentru pacient
Ce se întâmplă în laborator după puncție
După recoltare, ovocitele sunt evaluate și fertilizate în laborator, fie prin fertilizare in vitro clasică, fie prin ICSI, în funcție de indicația medicală. Ulterior, embrionii obținuți sunt monitorizați atent timp de mai multe zile.
Această etapă este una dintre cele mai greu de gestionat emoțional pentru pacient, deoarece implică o pierdere temporară a controlului. Tot ceea ce se întâmplă este invizibil, iar informațiile ajung către pacient sub forma unor actualizări periodice.
De ce nu toate ovocitele devin embrioni
Este important ca pacientul să înțeleagă că nu fiecare ovocit fertilizat va evolua într-un embrion viabil. Acest lucru nu reprezintă un eșec al tratamentului, ci reflectă realitatea biologică a reproducerii umane.
În această etapă, pot apărea situații precum:
- ovocite care nu se fertilizează,
- embrioni care se opresc din evoluție,
- diferențe semnificative de calitate embrionară.
Toate aceste aspecte sunt parte a procesului natural de selecție biologică, chiar și în condiții de laborator controlate.
Impactul emoțional asupra pacientului
Pentru pacient, zilele de cultură embrionară sunt adesea marcate de anxietate și anticipare. Fiecare apel sau mesaj din partea laboratorului este așteptat cu intensitate. Este esențial ca pacientul să fie informat corect și realist despre ce înseamnă evoluția embrionară și despre faptul că rezultatul final nu poate fi garantat.
Decizii medicale dificile explicate pacientului
Pe parcursul unui ciclu FIV, există momente în care medicul și pacientul trebuie să ia decizii importante, uneori dificile, care pot influența evoluția tratamentului și strategiile viitoare.
De ce nu se transferă toți embrionii obținuți
Nu toți embrionii obținuți într-un ciclu FIV sunt transferați. Selecția embrionară are rolul de a crește șansele unei sarcini sănătoase și de a reduce riscurile asociate unei sarcini multiple.
Câți embrioni se transferă și cum se ia decizia
Decizia privind numărul de embrioni transferați este una personalizată și ține cont de vârsta pacientei, calitatea embrionilor și istoricul reproductiv. Scopul este obținerea unei sarcini evolutive, nu doar a unui test pozitiv.
Congelarea embrionilor și implicațiile pentru viitor
Embrionii de bună calitate care nu sunt transferați pot fi congelați pentru utilizare ulterioară. Pentru pacient, acest lucru oferă o perspectivă importantă: posibilitatea unor încercări viitoare fără reluarea completă a tratamentului de stimulare ovariană.
Transferul embrionar: punctul culminant al ciclului FIV
Ce este transferul embrionar
Transferul embrionar este procedura prin care unul sau mai mulți embrioni sunt introduși în cavitatea uterină. Din punct de vedere medical, este o procedură simplă, nedureroasă și nu necesită anestezie.
Pentru pacient însă, transferul embrionar reprezintă momentul în care întregul efort medical și emoțional se concentrează într-un singur gest.
Cum este perceput transferul de către pacient
Deși procedura este scurtă și lipsită de durere, încărcătura emoțională este foarte mare. Pacientele descriu frecvent acest moment ca fiind unul de maximă speranță, dar și de vulnerabilitate.
După transfer, recomandările sunt, în general, moderate. Reluarea activităților zilnice este permisă, fără restricții excesive. Experiența clinică arată că supraprotecția nu crește șansele de succes, dar poate amplifica stresul.
Așteptarea testului de sarcină: cea mai dificilă etapă emoțional

Ce se întâmplă în perioada post-transfer
Intervalul dintre transferul embrionar și testul de sarcină, de obicei 10–14 zile, este adesea descris de pacienți ca fiind cea mai dificilă parte a ciclului FIV. În această perioadă, corpul nu oferă semnale clare, iar interpretarea simptomelor devine o sursă de anxietate.
Pacienții pot observa:
- senzații abdominale nespecifice,
- modificări ale sânilor,
- oboseală sau lipsa oricăror simptome.
Este important de subliniat că absența sau prezența simptomelor nu este un indicator sigur al rezultatului.
Importanța momentului corect al testării
Testul de sarcină trebuie efectuat exclusiv la momentul recomandat de medic. Testarea prea devreme poate genera rezultate fals pozitive sau fals negative, amplificând stresul emoțional.
Rezultatul ciclului FIV: ce urmează după test
Rezultat pozitiv
Un test de sarcină pozitiv aduce bucurie, dar și prudență. Primele săptămâni de sarcină sunt monitorizate atent, iar pacienții sunt încurajați să își gestioneze așteptările realist. Emoțiile sunt adesea intense, dar însoțite de o anumită rezervă, mai ales în cazul cuplurilor cu un istoric lung de infertilitate.

Rezultat negativ
Un rezultat negativ este, fără îndoială, unul dintre cele mai dificile momente ale experienței FIV. Reacțiile emoționale sunt normale și pot include tristețe, frustrare sau sentimentul de eșec. Este esențial ca pacientul să înțeleagă că un ciclu FIV nereușit nu definește prognosticul final.
Analiza ciclului, realizată împreună cu medicul, oferă informații valoroase pentru ajustarea strategiei terapeutice viitoare.
Reluarea FIV: decizii și perspective
Când și cum se decide reluarea tratamentului
Decizia de a relua un ciclu FIV este una personală și trebuie luată după o perioadă de reflecție și analiză medicală. Experiența primului ciclu oferă informații esențiale despre răspunsul organismului și despre posibile optimizări ale tratamentului.
Ce se întâmplă emoțional după un ciclu FIV nereușit
Un ciclu FIV nereușit este una dintre cele mai dificile experiențe emoționale pentru un cuplu. Reacțiile sunt variate și perfect normale: tristețe profundă, frustrare, furie sau sentimentul de epuizare.
Reacții emoționale normale după eșec
Pacienții pot simți nevoia de retragere sau pot avea dificultăți în a se raporta la sarcinile din jurul lor. Este important ca aceste reacții să fie recunoscute și acceptate, nu minimalizate.
Diferența dintre primul și al doilea ciclu FIV
Primul ciclu FIV este adesea trăit cu speranțe foarte mari. Un al doilea ciclu este abordat, de regulă, cu mai mult realism și o înțelegere mai bună a procesului, ceea ce poate reduce șocul emoțional, chiar dacă dezamăgirea rămâne.
Când este nevoie de pauză
Pentru unii pacienți, o pauză între cicluri este necesară nu doar medical, ci și emoțional. Această pauză poate ajuta la refacerea echilibrului și la luarea unor decizii mai clare privind pașii următori.
De ce experiența pacientului este esențială în succesul FIV
Dincolo de protocoale și statistici
Succesul fertilizării in vitro nu este determinat exclusiv de tehnologie sau de protocoale. Relația medic–pacient, comunicarea clară și suportul emoțional joacă un rol esențial în parcursul terapeutic.
Acesta este principiul care stă la baza practicii mele ca Dr. Andreas Vythoulkas: tratarea fiecărui cuplu nu doar ca un caz medical, ci ca o experiență umană complexă.
Ce nu poate controla pacientul într-un ciclu de fertilizare in vitro
Unul dintre cele mai dificile aspecte ale experienței FIV este acceptarea faptului că, oricât de bine ar fi condus tratamentul, există elemente care nu pot fi controlate nici de pacient, nici de medic. Înțelegerea acestui lucru este esențială pentru gestionarea realistă a așteptărilor și a stresului emoțional asociat.
În primul rând, biologia umană rămâne un factor determinant. Calitatea ovocitelor și a spermatozoizilor, capacitatea embrionilor de a se dezvolta și de a se implanta sunt influențate de mecanisme naturale care nu pot fi modificate complet prin intervenții medicale. Chiar și în condiții optime de laborator, nu toți embrionii vor avea potențial de evoluție.
Un alt element dificil de controlat este răspunsul individual al organismului la tratament. Două paciente cu profil aparent similar pot avea reacții diferite la același protocol. Această variabilitate nu reflectă un eșec al tratamentului, ci particularitățile biologice individuale.
De asemenea, momentul implantării și evoluția timpurie a sarcinii sunt procese extrem de complexe. Un transfer embrionar corect efectuat nu garantează automat obținerea unei sarcini evolutive. Acest aspect este adesea greu de acceptat pentru pacient, mai ales după un parcurs lung și solicitant.
Rolul medicului este de a explica aceste limite în mod clar și onest, nu pentru a reduce speranța, ci pentru a ancora tratamentul într-un cadru realist. Acceptarea faptului că nu totul poate fi controlat ajută pacientul să își mențină echilibrul emoțional și să privească FIV ca pe un proces, nu ca pe un test al valorii personale.
Experiența pacientului în funcție de vârstă și diagnostic
Experiența FIV nu este identică pentru toți pacienții. Vârsta și tipul de infertilitate influențează atât strategia medicală, cât și modul în care pacientul trăiește acest proces.
Paciente sub 35 de ani
În această categorie, șansele de succes sunt, în general, mai ridicate, iar tratamentul este adesea trăit cu un nivel mai mare de optimism.
Paciente între 35 și 40 de ani
Pentru aceste paciente, FIV este adesea însoțit de presiunea timpului. Monitorizarea și deciziile medicale sunt adaptate pentru a maximiza șansele într-un interval biologic mai restrâns.
Paciente peste 40 de ani
FIV după 40 de ani presupune o abordare realistă, cu discuții clare despre șanse, alternative și opțiuni personalizate.
Infertilitate predominant masculină
În aceste cazuri, procedurile de laborator joacă un rol esențial, iar impactul emoțional asupra cuplului este adesea diferit, necesitând o abordare echilibrată și empatică.
Întrebări Frecvente
Cât durează un ciclu complet de FIV?
În medie, un ciclu FIV durează între 4 și 6 săptămâni, de la evaluarea inițială până la testul de sarcină.
Este FIV dureroasă?
Majoritatea etapelor nu sunt dureroase. Disconfortul este, de regulă, ușor și temporar.
Un ciclu FIV nereușit reduce șansele viitoare?
Nu. Fiecare ciclu oferă informații importante care pot crește șansele de succes ulterior.
Pot merge la serviciu în timpul FIV?
În cele mai multe cazuri, da, cu mici ajustări în perioada monitorizării și imediat după puncție.
FIV funcționează din prima încercare?
Pentru unii pacienți, da, însă pentru mulți alții este nevoie de mai mult de un ciclu. FIV este un proces cumulativ, iar fiecare încercare oferă informații importante pentru optimizarea tratamentului.
Este recomandat repausul strict după transferul embrionar?
Nu. Studiile arată că repausul strict nu crește șansele de implantare. Reluarea activităților obișnuite, fără efort fizic intens, este de obicei recomandată.
Ce se întâmplă dacă nu se obțin embrioni?
Aceasta este o situație dificilă, dar posibilă. Medicul va analiza cauzele și va discuta opțiunile pentru ciclurile viitoare sau alternativele terapeutice.
Ce se întâmplă cu embrionii congelați?
Embrionii congelați pot fi utilizați în cicluri ulterioare, fără reluarea stimulării ovariene, în funcție de planul terapeutic stabilit.

Rolul Dr. Andreas Vythoulkas în Fertilizare in Vitro
În contextul fertilizării in vitro, rolul meu, ca medic, nu se limitează la aplicarea unui protocol sau la efectuarea unor proceduri medicale. FIV nu este un tratament standard care se desfășoară identic pentru toți pacienții, ci un parcurs complex, care necesită adaptare continuă, comunicare clară și decizii luate împreună, în fiecare etapă.
În cadrul consultațiilor de fertilitate, obiectivul meu este să clarific diagnosticul real, să explic opțiunile existente și să ajut fiecare cuplu să înțeleagă dacă fertilizarea in vitro este cea mai potrivită soluție în acel moment. Discutăm deschis despre alternative, despre șansele reale de succes, despre limitele biologice și despre ce presupune concret experiența FIV, nu doar din punct de vedere medical, ci și uman.
Pe parcursul tratamentului, este esențial ca pacientul să nu se simtă singur într-un proces care poate deveni copleșitor. De la stimularea ovariană și monitorizare, până la puncția ovariană, transferul embrionar și așteptarea rezultatului, rolul meu este să ofer explicații clare, să ajustez strategia atunci când este necesar și să ajut pacientul să înțeleagă de ce anumite decizii sunt luate într-un anumit moment.
Poate cel mai important aspect al acestui parcurs este continuitatea. Fertilizarea in vitro nu se reduce la un singur ciclu și nici la un rezultat punctual. Uneori, este nevoie de mai mult de o încercare, de reevaluare și de timp. În aceste situații, relația medic–pacient devine esențială: discutăm deschis despre un rezultat negativ, despre ce înseamnă acesta din punct de vedere medical și emoțional și despre opțiunile reale care există mai departe.
Obiectivul meu nu este obținerea unui rezultat cu orice preț, ci construirea unui plan coerent, realist și sigur, adaptat fiecărui cuplu. FIV nu este doar o procedură medicală, ci o experiență de viață, iar rolul medicului este să fie un partener de încredere pe tot parcursul acestui drum, indiferent de durata sau de direcția pe care o va lua.
Discutați cu mine despre
Fertilizare in Vitro (FIV)

Surse
Articole Similare

Ce Este Placenta Îmbătrânită

Cordonul ombilical înfășurat în jurul gâtului: când reprezintă un pericol pentru sănătatea fătului?
