În practica mea de zi cu zi, întâlnesc tot mai multe femei care aleg să își prioritizeze cariera, stabilitatea financiară sau dezvoltarea personală înainte de a deveni mame. Ca medic, susțin autonomia feminină și deciziile luate în ritmul potrivit fiecăreia. În același timp, am responsabilitatea să vorbesc onest despre un fapt biologic simplu: fertilitatea feminină are o dinamică predictibilă, iar timpul influențează atât cantitatea, cât și calitatea ovocitelor.
Crioconservarea ovocitelor (cunoscută și ca „înghețarea ovulelor”) nu mai este o procedură experimentală în centrele specializate, iar tehnologia actuală permite păstrarea ovocitelor pentru utilizare ulterioară, cu rate de supraviețuire tot mai bune după decongelare. Procedura a devenit o parte integrantă a medicinei reproductive moderne, fiind folosită atât pentru motive medicale, cât și pentru motive personale.
De reținut: crioconservarea ovocitelor nu promite o sarcină, ci vă oferă o opțiune reală de planificare – adică șansa de a folosi, mai târziu, ovocite recoltate la o vârstă mai favorabilă, când calitatea lor biologică este mai bună. În acest fel, femeile pot lua decizii legate de maternitate fără presiunea imediată a timpului, având totodată o rezervă reproductivă care le poate oferi mai multă libertate și siguranță în viitor.
Pe scurt:
- Există și dezavantaje (hormoni, timp, costuri, stres emoțional, lipsa garanțiilor) – le discutăm deschis mai jos.
- Crioconservarea ovocitelor păstrează „vârsta” ovocitelor, nu oprește timpul pentru corp.
- Momentul optim depinde de vârstă + rezerva ovariană + obiectivul vostru (un copil sau doi).
- Uneori e nevoie de mai mult de un ciclu pentru a obține o „bancă” rezonabilă de ovocite.
Ce este crioconservarea ovocitelor (și ce nu este)
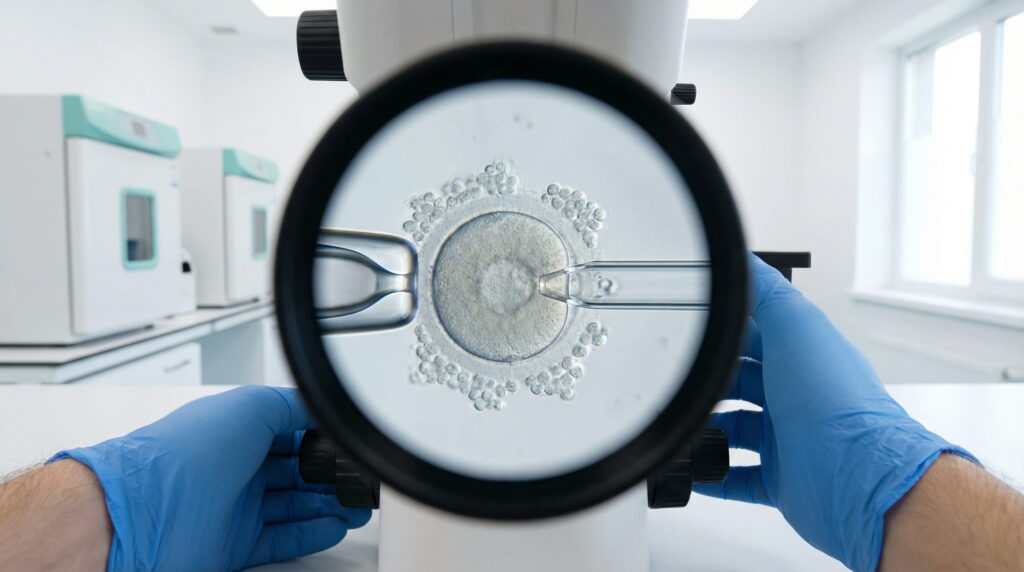
Crioconservarea ovocitelor este o procedură de prezervare a fertilității care include:
- stimulare ovariană (pentru a maturiza mai multe ovocite într-un singur ciclu),
- puncție ovariană (recoltarea ovocitelor),
- vitrificare (congelare ultrarapidă) și
- stocare în condiții controlate, până când decideți să le utilizați.
Când veți dori o sarcină, ovocitele vor fi decongelate, apoi fertilizate în laborator, iar embrionul/embrionii obținuți pot fi transferați ulterior (în funcție de situația clinică).
Dacă vreți partea procedurală explicată complet, cu toate opțiunile de prezervare (nu doar ovocite), am o pagină dedicată: crioconservare: ovocite, spermă, embrioni și țesut ovarian.
Ce nu este crioconservarea ovocitelor:
- nu este o „asigurare” că veți obține o sarcină;
- nu „întinerește” ovarele și nu oprește îmbătrânirea uterului;
- nu înlocuiește o evaluare a fertilității (AMH, ecografie, istoricul medical).
Biologia fertilității: paradoxul rezervei ovariene
Spre deosebire de bărbați, care produc spermatozoizi noi constant, voi vă nașteți cu un număr finit de ovocite. Acesta este „capitalul” vostru de fertilitate pentru întreaga viață.
- Scăderea Cantitativă: La naștere, o fetiță are aproximativ 1-2 milioane de ovocite. Până la pubertate, numărul scade la 300.000, iar apoi, cu fiecare ciclu menstrual, rezerva ovariană se diminuează constant.
- Declinul Calitativ (Aneuploidia): Aceasta este partea cea mai critică pe care o discut cu pacientele mele. Odată cu înaintarea în vârstă, ovocitele rămase tind să acumuleze erori în diviziunea celulară. După vârsta de 35 de ani, crește exponențial riscul de anomalii cromozomiale, ceea ce poate duce la eșecuri de implantare sau pierderi de sarcină.
Prin crioconservarea ovocitelor, noi nu doar salvăm ovocitele de la pierderea lunară, ci le „înghețăm” calitatea genetică din momentul recoltării.
Înainte de a explora procesul de crioconservare, este important să înțelegeți că această procedură vă permite să folosiți propriul material genetic în viitor. Totuși, în cazurile în care rezerva ovariană este deja epuizată, singura soluție rămâne donarea de ovocite, o procedură pe care o gestionez cu maximă rigurozitate. Tocmai de aceea, crioconservarea timpurie este un pas strategic: pentru a nu fi nevoite să apelați la celule donate mai târziu, ci să rămâneți propriul vostru donor de la o vârstă mai tânără.
Când se face crioconservarea ovocitelor?
Timpul nu e doar o cifră din calendar. Din perspectivă medicală, „momentul bun” pentru crioconservarea ovocitelor se stabilește printr-o analiză atentă a trei factori principali: vârsta, rezerva ovariană (evaluată prin AMH și numărătoarea foliculilor antrali – AFC) și obiectivul personal, adică dacă vă doriți un copil sau mai mulți. Aceste elemente se influențează reciproc și conturează o fereastră de oportunitate care diferă de la o femeie la alta.

Fereastra de aur (aprox. 20–34)
Aceasta este, de regulă, perioada în care ovarele răspund cel mai bine la stimulare, iar calitatea ovocitelor este optimă. În această etapă, șansele de a obține un număr suficient de ovocite mature într-un singur ciclu sunt mai mari, deși nu există o garanție absolută. Crioconservarea ovocitelor este, în general, mai simplă, iar rezultatele pe termen lung pot fi mai bune, tocmai pentru că ovocitele recoltate la această vârstă păstrează un potențial biologic ridicat. Este momentul în care crioconservarea poate fi privită ca o investiție preventivă, făcută din timp, fără presiunea unei decizii urgente.
Fereastra de tranziție (aprox. 35–38)
După 35 de ani, lucrurile devin mai nuanțate. Calitatea ovocitelor începe să scadă treptat, iar rezerva ovariană se diminuează. În această perioadă, crioconservarea ovocitelor rămâne o opțiune valoroasă, dar necesită o planificare mai atentă. De multe ori, recomand efectuarea a două cicluri de stimulare sau un plan etapizat, pentru a obține o rezervă suficientă de ovocite. Este o etapă în care decizia se ia mai pragmatic, cu o evaluare realistă a șanselor și a resurselor implicate, dar și cu speranța că tehnologia poate compensa parțial efectele trecerii timpului.
Pragul critic (aprox. 39–40+)
După 39–40 de ani, decizia de crioconservare trebuie individualizată cu mare atenție. În unele cazuri, procedura poate fi privită ca o ultimă încercare de a păstra șansa unei sarcini cu ovocite proprii. În altele, analizele de rezervă ovariană (AMH, AFC) și istoricul medical pot indica faptul că șansele reale sunt reduse, iar discuția se poate orienta către alternative, cum ar fi donarea de ovocite. Este o etapă în care fiecare detaliu contează, iar consilierea personalizată devine esențială pentru a lua o decizie informată și echilibrată.
Când timpul nu e un lux: indicații medicale clare
Există situații în care crioconservarea ovocitelor nu este despre „planificare”, ci despre protejarea fertilității:
- oncofertilitate: înainte de tratamente care pot afecta ovarele (chimioterapie/radioterapie),
- endometrioză severă și/sau intervenții ovariene repetate,
- risc de insuficiență ovariană precoce (istoric familial, anumiți factori genetici sau clinici),
- anumite boli sistemice și tratamente cu potențial gonadotoxic.
Pentru a înțelege cum utilizăm ulterior aceste ovocite, vă invit să parcurgeți articolul meu despre Fertilizarea in Vitro (FIV) și experiența pacientului, unde explic întregul parcurs emoțional și clinic.
Câte ovocite merită să congelez (și de ce nu există un număr „sigur”)
Întrebarea „Câte ovocite îmi trebuie?” este una dintre cele mai frecvente. Unele ghiduri populare menționează ținte orientative, de tipul 10–15 ovocite ca obiectiv ideal, dar chiar și această țintă este prezentată ca „ideală”, nu garantată și nu întotdeauna posibilă, mai ales când rezerva e redusă.
Nu există un număr magic care să însemne „sigur vei avea un copil”, pentru că rezultatul final depinde de:
- vârsta la recoltare,
- numărul de ovocite mature (nu doar recoltate),
- rata de supraviețuire la decongelare,
- fertilizarea (calitatea spermei contează),
- dezvoltarea embrionară,
- receptivitatea endometrială și starea generală de sănătate.
În practică, eu construiesc planul pe două niveluri:
- obiectiv realist pe ciclu (câte ovocite avem șanse să obținem în siguranță),
- obiectiv pe termen mediu (dacă are sens să facem 1 ciclu sau să planificăm 2).
Tehnologia vitrificării: de ce a schimbat jocul
În trecut, crioconservarea ovocitelor era complicată din cauza riscului de formare a cristalelor de gheață, iar ovocitul este o celulă mare, sensibilă la variații. Astăzi, metoda standard în multe centre este vitrificarea — o metodă de înghețare ultra-rapidă. Această tehnologie protejează integritatea celulei în proporție de peste 90%. Acesta este standard de excelență pentru crioconservarea ovocitelor, spermei, embrionilor și a țesutului ovarian.
Este esențial însă să înțelegeți că succesul nu ține doar de „tehnologie” ca termen, ci de:
- calitatea laboratorului,
- protocoale,
- experiența echipei,
- controlul strict al mediului de lucru.
Procesul clinic: cum vă voi ghida pas cu pas?

1) Evaluare – primul pas
Începem cu o discuție deschisă și câteva investigații simple, care ne ajută să înțelegem împreună de unde pornim:
- AMH – un indicator al rezervei ovariene (nu o „sentință”, ci o piesă din puzzle),
- ecografie transvaginală cu numărătoarea foliculilor antrali (AFC),
- o evaluare medicală completă: istoricul vostru, eventuale intervenții, tratamente, obiective.
Scopul este să avem o imagine clară, nu să punem etichete.
2) Stimularea ovariană – pregătirea ovocitelor
Urmează o perioadă de aproximativ 10–12 zile, în care folosim un protocol personalizat.
Veți face injecții subcutanate acasă, iar eu voi monitoriza evoluția prin ecografii și, la nevoie, analize hormonale.
Totul se adaptează în funcție de răspunsul vostru, pas cu pas.
3) Puncția ovariană și recoltarea
Este o procedură scurtă, realizată sub sedare ușoară.
În aceeași zi puteți merge acasă, cu recomandări clare pentru următoarele 24–48 de ore.
Majoritatea pacientelor descriu această etapă ca fiind mai ușoară decât se așteptau.
4) Vitrificarea și stocarea
Ovocitele mature sunt evaluate în laborator, apoi vitrificate (înghețate ultrarapid) și stocate în condiții sigure.
De aici înainte, timpul se oprește pentru ele – rămân la vârsta biologică la care au fost recoltate.
5) După procedură – ce e normal și când să mă sunați
E posibil să apară o ușoară balonare, crampe sau disconfort abdominal.
Unele femei observă și mici schimbări de dispoziție, dureri de cap sau greață – efecte trecătoare, legate de stimulare.
Vă ofer mereu o listă clară de semne de alarmă și sunt disponibil dacă apare orice nelămurire.
„Meritați să fiți ascultată, văzută, tratată cu respect și susținută pe tot parcursul vieții.”


Ce se întâmplă când decideți să folosiți ovocitele

Când vine momentul potrivit pentru a le utiliza, procesul urmează câțiva pași clari și atent monitorizați:
- Ovocitele sunt decongelate treptat, în condiții controlate, pentru a le păstra integritatea.
- Sunt apoi fertilizate în laborator, folosind metoda cea mai potrivită pentru cuplu.
- Embrionii rezultați sunt observați zilnic, pentru a evalua dezvoltarea lor optimă.
- În final, se realizează transferul embrionar, într-un moment ales cu grijă, în funcție de starea endometrului și de planul medical stabilit împreună.
Dacă doriți o perspectivă realistă și umană asupra întregului parcurs, am descris experiența pas cu pas aici: parcursul unei paciente în FIV, pas cu pas.
Dezavantaje: ce e bine să știți înainte de a face o decizie
Îmi place să vorbesc deschis despre această parte, pentru că o alegere bună se face cu informații clare, nu cu teamă.
Crioconservarea ovocitelor nu garantează o sarcină, dar oferă o șansă reală de a păstra opțiuni pentru viitor. Uneori poate fi nevoie de mai mult de un ciclu, mai ales dacă rezerva ovariană e mai mică – discutăm mereu împreună ce are sens pentru voi.
Procedura poate aduce un disconfort ușor și trecător (balonare, tensiune abdominală), iar riscurile medicale sunt rare și atent monitorizate. Rolul meu este să le prevenim și să vă simțiți în siguranță pe tot parcursul.
Există și costuri de luat în calcul (procedură, medicație, stocare), pe care le clarificăm de la început, pentru a evita surprizele.
În final, e important să aveți un plan realist – crioconservarea oferă timp, dar decizia de a deveni mamă rămâne una personală, pe care o vom susține împreună, în ritmul vostru.
Întrebări Frecvente
Pot să îmi continui activitatea normală în timpul stimulării ovariene?
Da, majoritatea femeilor își pot continua activitățile zilnice, cu excepția zilei puncției. Totuși, e recomandat să evitați efortul fizic intens și să respectați indicațiile medicale.
Ce se întâmplă dacă nu folosesc niciodată ovocitele congelate?
Ovocitele pot rămâne stocate pe termen lung, dar dacă decideți să nu le utilizați, există opțiuni precum donarea anonimă, distrugerea controlată sau, în unele cazuri, utilizarea pentru cercetare – în funcție de legislație și de acordul semnat.
Pot face crioconservare dacă am deja un diagnostic de endometrioză?
Da, în multe cazuri este chiar recomandată, mai ales înainte de intervenții chirurgicale repetate sau tratamente care pot afecta rezerva ovariană. Evaluarea individuală este esențială.
Este nevoie de o perioadă de recuperare după puncția ovariană?
De obicei, recuperarea este rapidă – majoritatea pacientelor își reiau activitățile obișnuite în 24–48 de ore. Pot apărea ușoare crampe sau balonare, care se remit spontan.
Pot face crioconservare dacă am un ciclu menstrual neregulat?
Da, dar protocolul de stimulare se adaptează în funcție de cauză. Uneori, ciclurile neregulate pot semnala o rezervă ovariană scăzută sau alte dezechilibre hormonale, care trebuie investigate înainte de procedură.
Ce se întâmplă dacă partenerul meu și cu mine decidem ulterior să folosim ovocitele?
Ovocitele vor fi decongelate și fertilizate în laborator, iar embrionii obținuți pot fi transferați în uter, conform planului medical stabilit. Procesul este similar cu cel al fertilizării in vitro.
Cum pot ști dacă sunt o candidată potrivită pentru crioconservarea ovocitelor?
Prin evaluare medicală completă: analize hormonale (inclusiv AMH), ecografie transvaginală și discuție despre istoricul personal și obiectivele reproductive. Numai după aceste etape se poate stabili dacă procedura este potrivită pentru voi.
Cât timp pot fi păstrate ovocitele congelate fără să își piardă calitatea?
Ovocitele vitrificate pot fi păstrate pe termen lung, chiar și peste 10 ani, fără degradare semnificativă a calității, atâta timp cât sunt menținute în condiții optime de stocare și monitorizare constantă.

Rolul Dr. Andreas Vythoulkas în crioconservarea ovocitelor
În crioconservarea ovocitelor, rolul meu nu se rezumă la aplicarea unui protocol, ci la adaptarea continuă a planului medical și la comunicare deschisă cu pacienta, de la evaluarea rezervei ovariene până la vitrificare. Fiecare etapă este personalizată, pentru că nu există două cazuri identice – vârsta, istoricul medical, stilul de viață și obiectivele reproductive influențează deciziile terapeutice.
Scopul consultației este să clarific diagnosticul de fertilitate și să stabilim dacă prezervarea ovocitelor este potrivită. Discutăm realist despre șanse, limite biologice și implicații emoționale, pentru ca fiecare decizie să fie informată. În această etapă, explic detaliat ce presupune stimularea hormonală, ce analize sunt necesare și cum se desfășoară recoltarea, astfel încât pacienta să se simtă pregătită și în control.
Pe tot parcursul procesului – stimulare, puncție, vitrificare – ofer sprijin și ajustez strategia în funcție de răspunsul biologic. Uneori sunt necesare mai multe cicluri, iar continuitatea și încrederea în relația medic–pacient sunt esențiale. În plus, monitorizarea atentă și comunicarea constantă ajută la reducerea stresului și la menținerea unei perspective echilibrate asupra întregului demers.
Obiectivul meu nu este doar recoltarea ovocitelor, ci ghidarea întregului parcurs, astfel încât fiecare pas să aibă sens medical și personal și să vă apropie de momentul potrivit pentru a deveni părinți. În final, scopul este ca decizia de crioconservare să fie una asumată, informată și integrată în planul vostru de viață, nu doar o procedură medicală izolată.
Discutați cu mine despre
Crioconservarea Ovocitelor

Surse
- ASRM. Evidence-based outcomes after oocyte cryopreservation: a guideline (2021).
- ESHRE. ESHRE guideline: female fertility preservation (2020).
- ESHRE. Female fertility preservation – guideline (official page).
- HFEA. Egg freezing: a factsheet (2025).
- ACOG. Committee Opinion No. 584: Oocyte Cryopreservation (2014, reaffirmed).
Articole Similare

Sindromul de Hiperstimulare Ovariană: Cum Îl Recunoaștem și Cum Îl Gestionăm

Anemia în Sarcină: Ce Este Bine să Știți despre Cauze și Aportul de Fier
